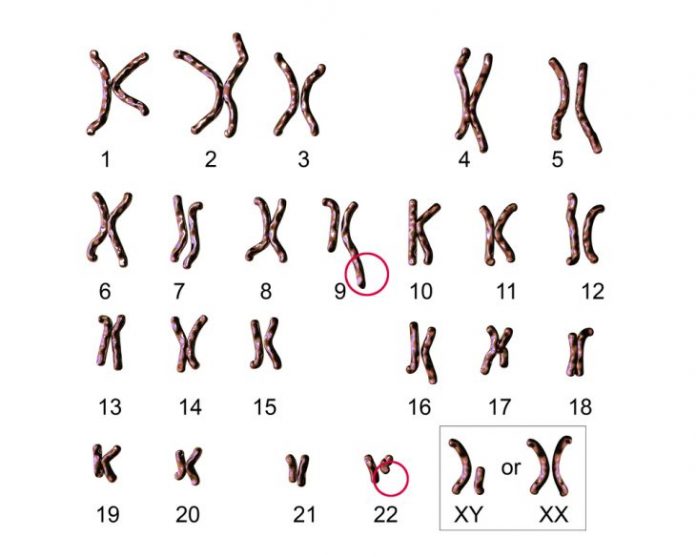
Хронический миелолейкоз – заболевание крови опухолевого генеза, в основе какого лежит хромосомная перестройка с образованием химерного гена и усиленная пролиферация клеток-предшественников миелопоэза. В 95 % случаев у нездоровых выявляется постоянная приобретенная хромосомная аномалия – так называемая филадельфийская хромосома (транслокация, то имеется перемещение генетического материала дистальных (конечных) отделов длинных рамен 9 и 22 хромосомы).
Заболевание регистрируется во всем мире с примерно равной частотой. Ежегодно выявляется 1 новый случай болезни на 100 тысяч народонаселения. В структуре лейкозов на долю данной патологии приходится около 20 %. Хронический миелолейкоз встречается во всех возрастных группах, негуще – у лиц моложе 20 лет. Пик заболеваемости приходится на 40-50 лет. Мужчины болеют несколько пуще, чем женщины.
§ Содержание
Содержание:
Клинические проявления
У многих больных хронический миелолейкоз начинается исподволь. Нередко подобный диагноз выставляется по анализу крови на фоне полного благополучия.
В клинической практике зачислено выделять 2 основные стадии болезни:
- Развернутая.
- Терминальная (с бластными кризами).
Раскатанная стадия заболевания характеризуется моноклональностью (одинаковостью) клеток миелоидного линии. При этом элементы нормального кроветворения практически вытеснены. В костном мозге выявляется большенный процент клеток с филадельфийской хромосомой. Реже встречаются варианты заболевания с длительно сохраняющимся нормальным кроветворением.
На ранних этапах развития заболевание имеет либо бессимптомное, либо малосимптомное течение. Таких пациентов может тревожить:
- немотивированная общая слабость;
- быстрая усталость и снижение работоспособности;
- отсутствие аппетита;
- повышенная потливость;
- тяжесть и болевые ощущения в левом подреберье (особенно после скорой ходьбы или приема пищи).
У них увеличивается селезенка и печень, нарастают изменения в крови и костном мозге. Причем первые проявления заболевания нередко связаны именно с большими размерами селезенки. Лимфатические узлы на начальных стадиях заболевания обычно не поражаются.
При данной патологии страдает также фагоцитарное звено невосприимчивости. Это является причиной повышенной склонности к инфекционным заболеваниям и осложнениям.
Астенический синдром обусловлен повышенным клеточным распадом и особенностями продукции гранулоцитов, составляющих основную массу лейкоцитов.
При весьма высоком уровне лейкоцитов (500×10⁹/л и более) в связи с их скоплением в сосудах и стазом крови вероятно нарушение кровообращения в тканях (особенно в головном мозге) и желудочно-кишечные кровотечения.
Исподволь патологический процесс прогрессирует. В крови появляются анеуплоидные клетки с неверным хромосомным набором, которые образуют новые субклоны опухолевых клеток, не способные к дифференцировке, то имеется к образованию нормальных лейкоцитов, но быстро пролиферирующие (делящиеся) и подавляющие отправные дифференцирующиеся клетки. В этот период болезнь переходит в терминальную стадию. Самочувствие пациентов продолжает портиться. Снижается эффективность ранее проводимого лечения. Клинически это проявляется:
- скорым ростом размеров селезенки;
- лихорадкой с ознобами и проливными потами;
- мощными болями в костях;
- формированием очагов опухоли в лимфатических узлах;
- образованием лейкемидов на коже (воображают собой скопления опухолевых клеток; имеют вид пятен розоватого или коричневатого краски);
- выраженной слабостью;
- истощением.
Течение болезни может быть различным. У одних нездоровых оно относительно доброкачественное и лейкозный процесс развивается много лет. У других оно захватническое с быстрым прогрессированием, приводящее в течение нескольких месяцев к гибели нездорового.
Изменения в крови
Первым признаком лейкоза могут быть изменения в разборе крови. У многих больных они появляются задолго до клинической манифестации заболевания.
В развернутой стадии картина крови характеризуется:
- увеличением общего числа лейкоцитов (от 20 до 200×10⁹/л, а порой и более);
- сдвигом в формуле крови до юных форм (промиелоцитов и метамиелоцитов);
- присутствием единичных бластных клеток;
- увеличением процентного содержания базофилов и эозинофилов;
- ускорением СОЭ.
Число тромбоцитов может оставаться нормальным или несколько снижаться. Однако в линии случаев с самого начала болезни выявляется высокий тромбоцитоз (1500-2000×10⁹/л).
Алая кровь на ранних этапах патологического процесса существенно не меняется. Но у доли больных уже в этот период появляется анемия.
Морфологически клетки крови утилитарны не отличаются от таковых в норме. Однако некоторые особенности имеют гранулоциты:
- скудная зернистость;
- уменьшение содержания миелопероксидазы в миелоцитах, метамиелоцитах, нейтрофилах;
- снижение (порой до нуля) щелочной фосфатазы в зрелых нейтрофилах.
По мере прогрессирования лейкоза и накопления опухолевых клеток увеличивается лейкоцитоз и портится состояние больных. Вскоре болезнь переходит в терминальную стадию и показатели разбора крови еще больше усугубляются. При этом наблюдается:
- тромбоцитопения;
- анемия (рефрактерная к лечению);
- увеличение концентрации миелоцитов, промиелоцитов, бластов.
Специфическим признаком болезни в терминальной стадии является бластный криз. Это состояние, при каком в крови и костном мозге растет содержание бластных клеток вяще 20 %. Морфология клеток при бластном кризе отличается большим разнообразностью. Они являются потомками колониеобразующих клеток, поэтому нередко имеют отчетливые признаки родоначальников того или иного клеточного ряда. Они могут быть:
- недифференцированные;
- миелобластные;
- лимфобластные;
- миеломонобластные;
- монобластные;
- эритробластные;
- мегакариобластные.
В связи с нарушением костномозговых барьеров в крови обнаруживаются осколки основ мегакариоцитов и большое количество эритрокариоцитов.
В конечном итоге нормальное кроветворение целиком угнетается. Патологический процесс выходит за пределы костного мозга. Бластные клетки метастазируют в различные органы и материалы.
Постановка диагноза
Заподозрить наличие у больного хронического миелолейкоза доктор может по характерным изменениям анализа крови и клиническим проявлениям. Особенно вытекает обратить внимание на немотивированный нейтрофильный лейкоцитоз с разной степенью омоложения лейкоцитарной формулы в сочетании с увеличением селезенки.
Для подтверждения диагноза должна проводиться трепанобиопсия костного мозга с изысканием его клеточного состава.
В развернутой стадии хронического миелолейкоза костный мозг состоятелен клеточными элементами.
- В клеточном составе преобладают клетки гранулоцитарного линии. Их соотношение с эритроцитами достигает 20:1 в пользу гранулоцитов.
- Процентное содержание бластов превышает 10 %.
- Может расписываться увеличенное количество мегакариоцитов с чертами дисплазии и избыточное выпадение ретикулиновых волокон.
- В терминальной стадии в костном мозге увеличивается число бластных клеток и соответственно снижается число переходных форм и зрелых элементов.
В классических случаях трудностей с постановкой диагноза не возникает. Но они могут являться при нерезко выраженных клинико-лабораторных изменениях. Тогда правильно поставить диагноз помогает цитогенетическое и молекулярно-генетическое изыскание. Они позволяют выявить филадельфийскую хромосому и другие хромосомные поломки.
Дифференциальная диагностика проводится:
- с лейкемоидными реакциями (в ответ на инфекцию, опухоль);
- идиопатическим миелофиброзом;
- эссенциальной тромбоцитопенией;
- хроническим миеломоноцитарным лейкозом и т. д.
Всеобщие принципы лечения
Лечение хронического миелолейкоза неоднозначно и зависит от стадии заболевания, тяжести ее течения. Оно направлено:
- на уменьшение опухолевой массы;
- нормализацию состава крови;
- повышение качества жития больных;
- увеличение ее продолжительности.
Основными методами лечения являются:
- химиотерапия;
- трансплантация костного мозга.
В сегодняшнее время для химиотерапии используются:
- гидроксимочевина (применялась для лечения хронического миелолейкоза вяще половины столетия; с ее помощью удавалось снизить количество опухолевой массы и добиться нестойкой ремиссии);
- препараты α-интерферона (почитаются более эффективными, но имеют много побочных явлений);
- ингибиторы тирозинкиназы (неплохо переносятся больными, вызывают мало побочных эффектов; угнетают пролиферацию опухолевых клеток, утилитарны не влияя на здоровые аналоги; однако эффективны не у всех больных, что связано с развитием резистентности).
Алогенная трансплантация костного мозга является один-единственным методом, позволяющим излечить больного. Но риск осложнений после нее остается рослым и составляет около 20-40 %.
В настоящее время продолжается поиск новых программ лечения этой патологии, которые смогли бы полностью подавить опухолевый клон с мишенью увеличения выживаемости.
К какому врачу обратиться
Первые проявления заболевания, связанные с увеличением в крови пациента лейкоцитов, может отметить любой доктор по результату общего анализа крови с лейкоцитарной формулой. В дальнейшем лечением нездоровых занимается онкогематолог.
Прогноз
Прогноз при хроническом миелолейкозе малоблагоприятный. Нынешние методы лечения позволяют продлить жизнь таким больным, однако летальность остается рослой. Тяжелее протекает болезнь у лиц пожилого возраста с выраженной спленомегалией, тромбоцитопенией, рослым содержанием бластов в крови и костном мозге.