Рубромикоз, или руброфития является наиболее нередко встречающейся грибковой инфекцией, склонной к хроническому течению с обострениями и поражающей гладкую кожу и ее придатки, то имеется волосы и ногти. Заболевание встречается в условиях любого климата и разболтано повсеместно. Считается, что в течение всей жизни им страдает 25-30% народонаселения земного шара. При рубромикозе поражается все, кроме слизистой оболочки полости рта.
Содержание:
Вина и пути заражения
Возбудителем заболевания являются патогенные грибки Trichopyton rubrum. В числе иных возбудителей дермофитии они составляют около 80-90%. В соответствии со своими культуральными свойствами Trichopyton rubrum подразделяется на гипсовидный, бархатистый и пушистый образа. Это означает, что при выращивании грибка на специальных средах в пробирках вырастают эти три облика колоний. Из них наиболее агрессивным, заразным и распространенным на территории России является собственно гипсовидный тип грибка.
Наибольшее распространение рубромикоза отмечается среди лиц в году после 50 лет, что объясняется наличием у многих из них сопутствующей соматической патологии, ослаблением невосприимчивости, замедлением роста ногтей и регенеративных процессов в коже. Заболевание характеризуется хроническим течением и рослой степенью заразительности.
Основными путями передачи инфекции являются:
- бытовой линия — непосредственный длительный контакт с больным человеком, ношение одежды и обуви зараженного ближнего родственника, общие предметы обихода, например, инструменты для ухода за ногтями (ножницы, пемза, пилки), мочалки, коврики и настилы в ванной горнице, организованные коллективы (детские сады, армия и флот и т. д.);
- общественные пункты, особенно с повышенной влажностью (бани, сауны, бассейны, спортивные залы, всеобщие душевые).
Заражению патогенными грибками способствуют наличие ссадин и потертостей на кожных покровах, трещины кожи в межпальцевых складках и недостаточное просушивание заключительных после водных процедур, повышенная потливость или, наоборот, избыточная сухость кожи, плоскостопие, нарушение кровообращения в районы нижних конечностей, обусловленное сосудистой патологией и др.
Распространенный характер руброфития может приобретать в случае присутствия такой сопутствующей патологии, как, например, иммунные и обменные нарушения, заболевания крови, генные дерматозы, эндокринопатии, особенно сахарный диабет, нарушение устойчивости кератиноцитов к воздействию грибковой инфекции, снижение сопротивляемости организма в итоге приема глюкокортикостероидных и цитостатических средств. Рост заболеваемости в последнее пора многие авторы особенно связывают с широким и бесконтрольным применением антибактериальных и противоаллергических препаратов.
Длительность инкубационного этапа (время после инфицирования) не установлена. Возможно длительное носительство грибка без клинических проявлений после контакта с грибковыми препирательствами. Зараженные даже без симптомов рубромикоза также становится источником инфекции. Кроме того, невосприимчивость к заболеванию в организме человека не развивается.
Клиника болезни
В зависимости от преимущественной локализации процесса различают клинические конфигурации руброфитии:
- Микоз стоп.
- Онихомикоз, или микоз ногтей.
- Микоз пятерней.
- Микоз туловища, или микоз гладкой кожи.
Также в разделе: Грибковый дерматит
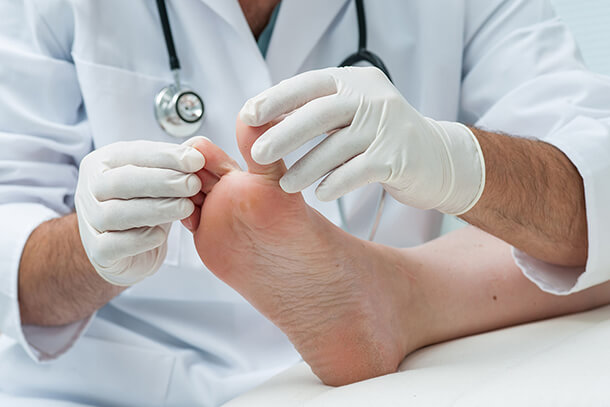
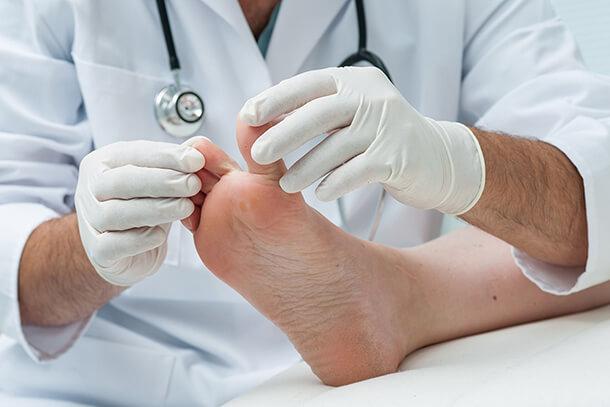
Рубромикоз ступней
Вызывается преимущественно гипсовидным типом грибка. Он является наиболее распространенным среди взрослого народонаселения грибковым заболеванием и наиболее часто встречаемой патологией в практической деятельности кожника. Считается, что им поражена ⅕ часть населения земного шара. Характерным для него является хроническое длительное течение и нередко одновременное поражение ногтей, которое развивается параллельно.
Выделяют 5 основных конфигураций клинической картины рубромикоза стоп:
- сквамозную, или чешуйчатую;
- сквамозно-гиперкератотическую;
- интертригенозную, или опреловидную, межпальцевую;
- дисгидротическую.
Чешуйчатая конфигурация
Встречается наиболее часто. Она проявляется поверхностным шелушением кожи и скоплением чешуек в районы подошвенной поверхности стоп, иногда боковой поверхности стоп, а также в районы естественных складок между всеми пальцами и в пяточной области. В кой-каких случаях встречаются мелкие поверхностные трещинки кожи. Одновременно с шелушением нередко является покраснение (преимущественно в пяточной области).
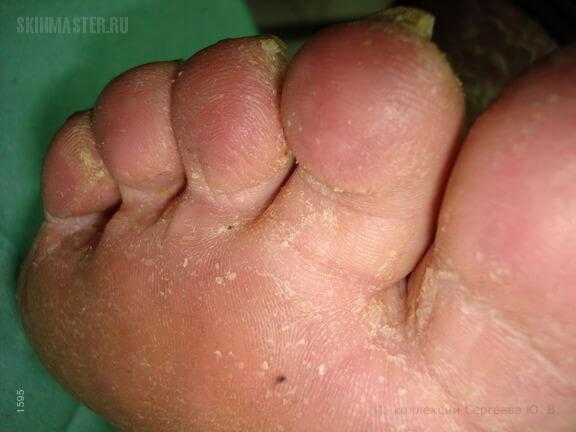
Чешуйчатая форма патологии
Сквамозно-гиперкератотическая конфигурация
Характеризуется жалобами пациента на ощущение чрезмерной сухости, умеренного чеса, а иногда и болезненности в местах поражения в подошвенной области и в области боковых поверхностей ступней, на которые распределяется наибольшая нагрузка.
Для этой формы свойственно очаговое или диффузное увеличение толщины рогового слоя (гиперкератоз). Как правило, на пораженных участках кожи отмечается воспалительная реакция в облике слабовыраженного покраснения. Кроме того, они покрыты очень мелкими (муковидными) и тонкими отрубевидными чешуйками. Шелушение эпидермиса, наиболее выраженное в бороздках, чрезмерно подчеркивает рисунок и создает впечатление «припудренного» кожного покрова. Все эти изменения нередко придают стопе внешний вид «индейского чулка» или «подследника». Такой тип ступни называют «мокасиновым».
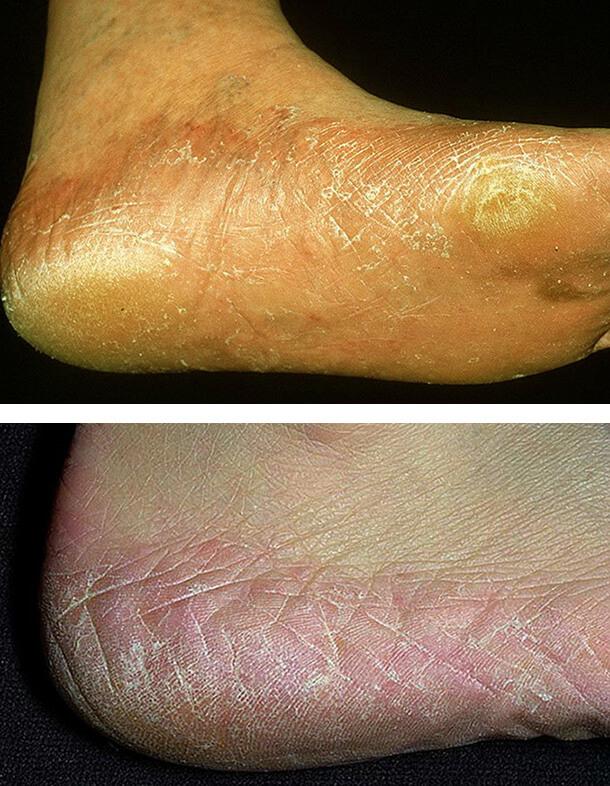
Сквамозно-гиперкератотическая форма рубромикоза
Интертгринозная, или опреловидная конфигурация
Получила свое название благодаря клиническому сходству с обычной опрелостью. Обыкновенная локализация очагов — все складки кожи между пальцами, но наиболее нередко поражаются складки между III-IV и IV-V пальцами, а также боковые (негуще) поверхности стоп.
При этой форме уже отмечается умеренная аллергизация организма возбудителем рубромикоза, что сопровождается покраснением, отечностью и (нередко) высыпанием махоньких пузырьков. Возникают мокнутие, мацерация и шелушение в области боковых поверхностей ступней. Кроме того, часто формируются достаточно глубокие трещины кожи и эрозии. Пациентов тревожат такие субъективные ощущения, как болезненность, жжение и зуд в очаге поражения.
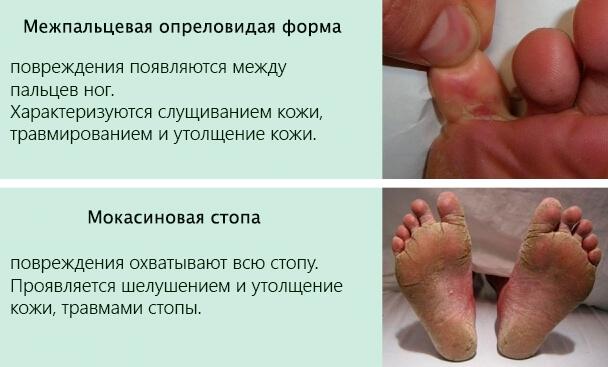
Дисгидротическая конфигурация
Характерна образованием мелких многочисленных пузырьков, имеющих толстую покрышку. Они локализованы, преимущественно, в районы свода стопы, пальцев и межпальцевых складок на фоне неизмененной кожи. Тонкие пузырьки склонны к слиянию между собой с образованием крупных, до 2-3 см в диаметре, многокамерных пузырей. Они указывают о достаточно серьезной аллергической перестройке организма. После вскрытия пузырей обнажается красновато-розовая поверхность. По мере развития процесса возникают зуд, покраснение и отечность кожи в районы очагов. Они становятся похожими на острую фазу дисгидротической экземы.
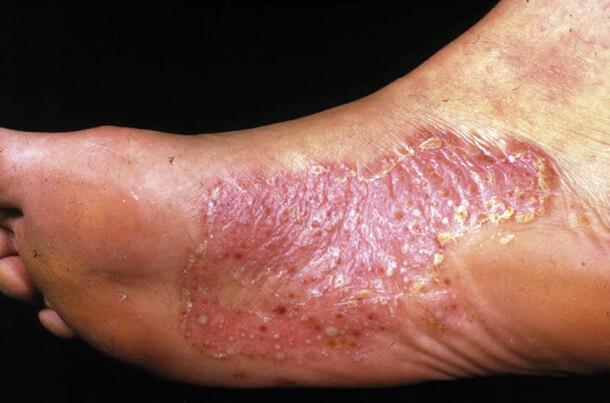
Дисгидротическая конфигурация
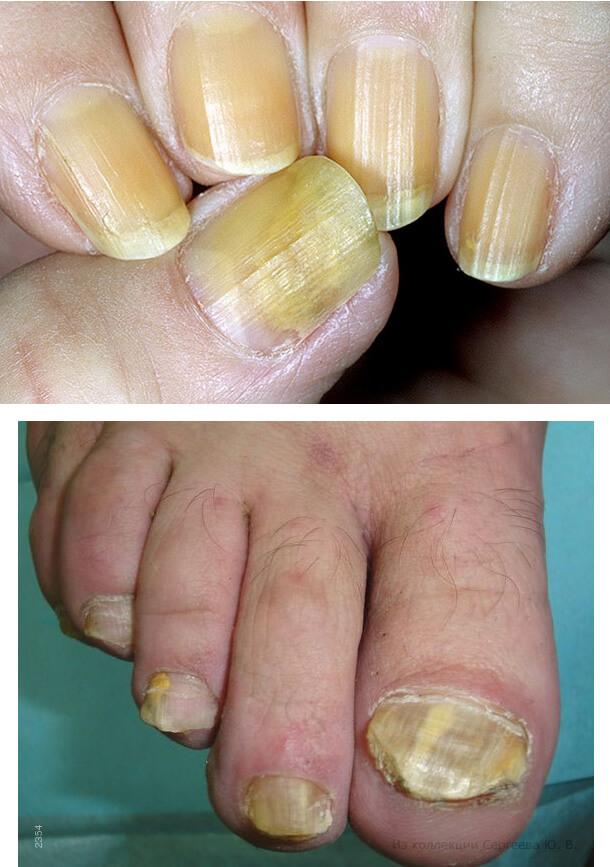
Рубромикоз ногтей стоп
Протекает, как правило, с поражением ногтевых пластин всех перстов. Считается, что данный грибок вызывает поражение ногтей в течение существования у 1/10 всего населения земного шара. Различают следующие образа грибкового поражения ногтей:
- Нормотрофический, который отличается появлением полос желтоватой и белоснежной окраски в толще ногтевой пластины. При этом типе форма ногтя не изменена, отсутствует выраженность подногтевого гиперкератоза;
- Гипертрофический — утолщение ногтя в итоге наличия под ним гиперкератоза. Ногтевая пластинка становится беловатой, желтой или грязно-серой, ломкой, с зазубренными регионами;
- Атрофический — ногтевая пластина значительно истончена, отмечается отслойка ее от ложа с частичным разрушением или формированием вакуумов.
Кроме того, в зависимости от места начала поражения ногтей различают онихомикоз белоснежный поверхностный, дистальный и дистально-боковой, проксимальный подногтевой и дистрофический тотальный.
Статьи по теме: Лечение онихомикоза лазером
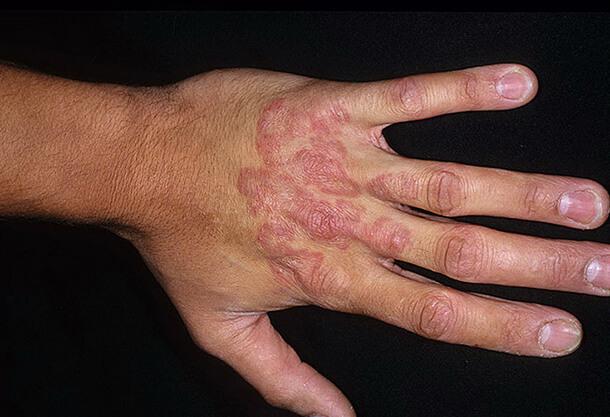
Рубромикоз пятерней
На начальных этапах развития имеет односторонний характер и проявляется разгромом ладонной поверхности. Грибковая инфекция на руки распространяется, как правило, кровеносным и лимфогенным линией из очагов руброфитии, расположенных на стопах, а также в результате переноса ее самим инфицированным нездоровым (самозаражение). Крайне редко заражение кистей рук происходит путем экзогенного (из внешней окружения) внедрения возбудителей, то есть первично.
Клиническая симптоматика заключается в сухости кожи, утолщении ее рогового слоя, чрезмерной выраженности борозд, муковидном шелушении. Эти явления нередко сочетаются с грибковым поражением ногтей. Впоследствии (после ладонной поверхности) пенаты появляются на тыле кисти, где они имеют прерывистые очертания и представлены узелками, пузырьками и корочками.
Рубромикоз гладкой кожи
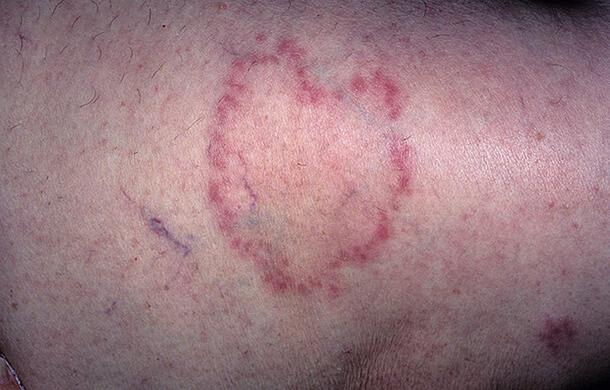
Пуще всего поражает кожу в области крупных складок, особенно в паху (пахово-бедренные складки), кожу ягодиц, бедер и голяшек. В то же время, он может локализоваться на лице и любых других участках тела. Различают вытекающие его формы:
- Эритематозно-сквамозную, которая характеризуется наличием красно-розовых или розовых пятен, или перстней с синюшным оттенком. На более поздних стадиях развития эти пятна приобретают желтовато-красную или бурую окраску. Их очертания округленные, а границы четкие в виде прерывистого валика, состоящего из напряженных папул. На заключительных могут быть расположены мелкие пузырьки и корочки. На поверхности пятен нередко можно определить мелкие эпителиальные чешуйки. Пятна вначале имеют небольшой диаметр, но они склонны к периферическому росту и слиянию между собой. В итоге их роста и слияния образуются большие очаги, имеющие причудливые фестончатые очертания. Эти пенаты могут распространяться на значительные площади кожных покровов.
- Фолликулярно-узелковую, выделяющуюся тем, что в пределах вышеописанных очагов возникает поражение и пушковых волос, какие утрачивают свой блеск, становятся тусклыми и легко ломаются.
- Инфильтративно-нагноительную, при какой на участках возникновения очагов и после окончания воспалительного процесса нередко остаются атрофические рубцы. Эта конфигурация руброфитии среди взрослых встречается достаточно редко. Она поражает, преимущественно, детей.
Наиболее нередко, особенно у пожилых мужчин, встречается рубромикоз паховой области и бедер (внутренняя поверхность) в облике шелушащихся пятен розовой окраски. Несколько реже поражаются кожа мошонки, межъягодичной складки, подмышечные и субмаммарные пояса. На начальной стадии заболевания пятна имеют размер в диаметре не вяще 10 мм. Затем они постепенно увеличиваются в размере.
В процессе увеличения воспалительные явления в центральной поясу пятен разрешаются, и они превращаются в пятна кольцевидной формы диаметром до 10 см. В итоге их слияния формируются очаги с четкими фестончатыми границами, подчеркнутыми ярко-красным отечным воспалительным валиком, поверхность какого состоит из пузырьков и мелких пустул. Высыпания сопровождаются зудом, интенсивность какого увеличивается по мере прогрессирования изменений в зоне очагов.
Лечение рубромикоза
Российским обществом дерматовенерологов и косметологов в 2015 году бывальщины предложены «Федеральные клинические рекомендации по ведению больных микозами пятерней, стоп и туловища», которые включают в себя и рекомендации по лечению и профилактике рубромикоза.
В этом документе мишень лечения рассматривается как клиническое выздоровление с отсутствием возбудителя при микроскопическом изысканье материала из очагов. Лечение осуществляется амбулаторно. Показанием для госпитализации является отсутствие эффективности при проведении длительной амбулаторной терапии пациента с генерализованными конфигурациями болезни. Рекомендуемые схемы включают наружную и системную терапию.
Здешняя терапия
В целях проведения местного лечения применяются один из перечисленных ниже внешних антимикотических препаратов, выпускаемых в виде крема, мази, раствора или спрея: изооконазол, кетоконазол, оксиконазол, клотримазол, бифоназол, миконазол, сертаконазол, эконазол, нафтифин, тербинафин, циклопирокс, ундециленовая кислота с ундециленатом цинка (мазь).
В случае сформулированного гиперкератоза в микотических очагах на стопах до начала применения средств внешней терапии предварительно отслаивают эпидермальный роговой слой с применением крема бифоназол в течение 3-4 дней 1 раз в сутки.
При заостренных воспалительных явлениях в очагах поражения грибком на начальных этапах лечения назначается одна из примочек: раствор ихтиола — 5 – 10%-ный 1-2 дня, 2-3 раза в день, 1%-ный водный раствор бриллиантового травяного или раствор фукорцина. После примочек применяются мази или пасты с содержанием противогрибковых и глюкокортикостероидных оружий 2 раза в день на протяжении 7-10 дней — микоконазол с мазипредоном, нитрат изоконазола с дифлукортолоном валератом или клотримазол с бетаметазоном.
Если в заостренном периоде имеются выраженное мокнутие и присоединение вторичной инфекции, применяется одна из перечисленных рослее противовоспалительных примочек и комбинированные наружные средства с содержанием антибактериальных компонентов, так, натамицина с неомицином и гидрокортизоном (крем) или гентамицина с бетаметазоном и клотримазолом (мазь).
Статьи по теме: Выбираем оружие от грибка ногтей
Системная терапия
Препараты системного действия добавляются для зачисления внутрь в случае отсутствия эффекта от применения наружной терапии. К таковым относятся итраконазол, тербинафин, флуконазол. При присутствии острых воспалительных явлений в виде мокнутия, пузырей, особенно сопровождаемых сформулированным зудом, добавляются для приема внутрь еще и антигистаминные средства.
При отсутствии позитивной тенденции в изменениях в клинической картине заболевания от проводимой системной или комбинированной терапии рекомендуется смена применяемого противогрибкового оружия на антимикотический препарат другой группы и добавление ангиопротектора.
[embedded content]
Профилактика рубромикоза
Рослая степень распространенности заболевания, особенно среди населения городов, спрашивает применения как личных, так и общественных (выявление, учет, своевременное лечение, особенно в организованных коллективах, контроль работников бань, саун, бассейнов и т. д.) профилактических мер.
Различают первичную и вторичную собственную профилактику. Первичная профилактика заключается в правильном уходе за кожей ступней в целях предотвращения потертостей, микротравм, лечения гипергидроза, например, линией применения 15%-ного алюминия хлоргидрата с 1%-дециленом гликолем или устранения сухости кожи ступней посредством Тетранила У с 10%-ной мочевиной, в коррекции плоскостопия и т. д.
Вторичная профилактика — это применение дезинфекционных оружий (Тетранил У в виде спрея, раствор хлоргексидина) в целях обработки перчаток и обуви ежемесячно до целого выздоровления.