Дефекты и деформации ушной раковины весьма многочисленны и разнообразны как по форме и степени их выраженности, так и по причинам возникновения. Они могут быть как приобретенными в итоге механической, химической или термической травмы, удаления опухоли, так и врожденными — микротия и анотия.
Коррекция или целое восстановление ушной раковины после травмы и, особенно, в результате аномального развития воображают собой немалые трудности и являются одними из наиболее сложных проблем пластической и челюстно-лицевой хирургии, несмотря на нынешние достижения в этих областях.
Содержание:
Некоторые особенности реконструктивных операций
В пластической хирургии различают вытекающие посттравматические полнослойные дефекты уха:
- Частичные, которые подразделяют на дефекты верхней, посредственнее и нижней трети уха.
- Мочки уха.
- Врожденное отсутствие или полная утрата органа в итоге механического, химического или термического повреждения, которая встречается очень негусто. Даже при наиболее тяжелых травмах, как правило, сохраняется часть органа и внешнего слухового канала. Внешне (клинически) врожденная и посттравматическая патологии весьма схожи, однако подходы к их хирургической коррекции во многом отличаются.
Если воссоздание уха у взрослых обусловлено травмой, то реконструкция ушной раковины у детей пуще необходима в связи с врожденными аномалиями. При этом аномальное ее развитие может быть самостоятельной врожденной патологией, но, как правило, оно сочетается с атрезией внешнего слухового канала, нарушением анатомического строения височной кости и иных элементов среднего и внутреннего уха, сопровождающихся нарушением слуховой функции, а также (негуще) с различными аномалиями развития лица.
Трудности реконструктивной хирургии уха обусловлены сложным рельефом органа, тонкостью и упругостью хрящевой пластины, множественными извилинами хрящевого каркаса, покрытыми плотной и тонкой кожей. Весь каркас уха, по сути, является отдельной уникальной трехмерной структурой, выступающей в районы боковой поверхности головы. Количественное соотношение между его тканями, представленными хрящом и кожей, какая его покрывает, промежуточной тканью и другими компонентами варьирует в различных пределах.
Нередко кровоснабжение каркаса, обладающего почти целой автономностью, достаточно скудное и менее обильное, по сравнению с другими отделами лики (губами, носом), что не способствует легкому приживлению имплантатов или заместительных материалов. Кроме того, ушной каркас характеризуется чрезвычайно сложными и многообразными в топографическом отношении изгибами и плавностью кривизны линий внешнего регионы завитка.
Главная цель реконструктивных операций — это максимально точное анатомическое воссоздание ушной раковины или его отсутствующих элементов. Если при ничтожных дефектах органа, которые обычно возникают в результате травм, здешняя пластическая операция, как правило, имеет успех, то при выраженных дефектах с отсутствием анатомических долей, а тем более большей части уха или его отсутствие, возникает необходимость в использовании трансплантата из особых материалов и значительных объемов тканей самого пациента для закрытия трансплантата.
Реконструкция ушной раковины высшей степени тяжести — это восстановление органа у детей, поскольку операции при микротии обыкновенно связаны с необходимостью предварительного хирургического вмешательства, целью которого является улучшение вести. Травматические дефекты и деформации составляют до 40% от общего числа травматических повреждений челюстно-лицевой районы, а их частота вполне сопоставима с врожденной патологией.
Но если реконструкция анатомических отделов уха или всей ушной раковины устремлена на решение эстетической стороны проблемы и в некоторой степени поддается примерному моделированию, то значительно более сложной задачей является совмещение пластического восстановления эстетической функции органа с хирургическим устранением микротии, какая почти всегда сопровождается нарушениями слуховой и речевой функций и обусловливает инвалидизацию ребенка.
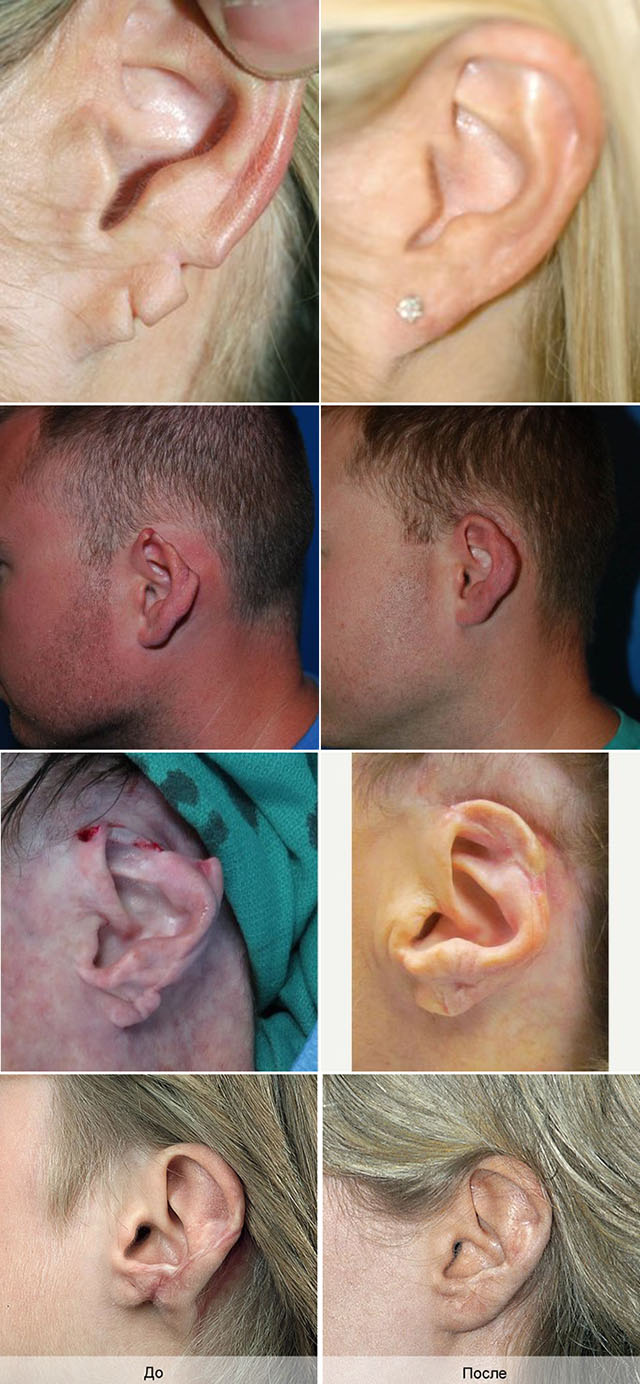
Основные принципы пластической хирургии уха
Эффективность пластических операций по реконструкции ушной раковины, особенно при порядочных дефектах, зависит не столько от степени точности воссоздания естественных анатомических особенностей, сколько от сохранения основных характеристик органа, которые включают:
- размеры;
- положение;
- ориентацию;
- анатомические параметры.
При верном воспроизведении всех перечисленных характеристик реконструированная ушная раковина будет глядеть естественно, но при нарушении хотя бы одного из них, даже при точном воспроизведении всех деталей, проведенную реконструкцию можно находить бесполезной.
Хотя процесс воспроизведения очень сложный и многовариантный, но в тактическом касательстве различные методики отопластики однотипны и осуществляются в 3 этапа (часть авторов выделяют 4 этапа):
- I этап — восстановление хрящевого ушного каркаса. В этих мишенях в околоушной области формируется подкожный «карман», в который помещается подготовленный из избранного материала каркас, обеспечивающий форму ушной раковины.
- II этап — перемещение мочки уха в анатомическое поза. Эта операция проводится через 4-6 месяцев после первого этапа. Ориентиром для пункты перемещения мочки служит противоположная сторона, а при двустороннем дефекте — основные точки на лике.
- III этап осуществляется также через 4-6 месяцев после второго и заключается в элевации (подъеме) основы ушной раковины, воображающей собой блок, состоящий из кожи, каркаса и фасции. В результате этого в заушной районы в зоне сосцевидного отростка височной кости и на внутренней поверхности сформированного уха образуется дефект материалов, покрывавших эту область. В качестве «золотого стандарта» признано укрытие каркаса, изготовленного из твердого материала, так именуемым, ротированным лоскутом фасции с осевым кровотоком из области височной кости. Всю эту конструкцию покрывают кожным трансплантатом (независимым полнослойным или свободным расщепленным) из других областей тела. Для получения оптимального итога в дальнейшем осуществляются возможные коррекции.
В отношении каркаса — он изготавливается (выкраивается) по лекалу на основе имеющегося и неповрежденного второго уха. Материалом могут предназначаться:
- Хрящ, взятый из ребер самого пациента (аутохрящ).
- Консервированный хрящ, взятый у тела (аллохрящ).
- Имплантат из силикона стандартный и подлежащий затем модуляции или изготовленный заблаговременно.
- Имплантат из вспененного пористого биосовместимого полиэтилена “MEDPOR”.
Для изготовления ушного каркаса сложной конфигурации по первой методике необходим реберный хрящ значительных размеров, что связано с нанесением нездоровому пациенту существенной дополнительной травмы и возможными в этих случаях осложнениями, с добавочным косметическим дефектом в области грудной клетки и с необходимостью дополнительного поре. Использование аллохряща, учитывая вышесказанное, гораздо выгоднее и удобнее. Однако восстановление ушной раковины из хряща в последующем связано с вероятной постепенной его резорбцией (рассасыванием) и деформацией, что, естественно, ставит под сомнение итоги реконструктивной операции в отдаленном будущем.
Несмотря на то, что силиконовые имплантаты вышеназванных недостач лишены, многие специалисты от них отказываются. Это связано со способностью имплантатов из силикона приводить к атрофии прилегающих материалов, что создает условия к формированию пролежней и отторжению трансплантата и тканей.
Имплантаты из вспененного ноздреватого биосовместимого материала выпускаются широкой линейкой, легко модулируются с поддержкой скальпеля, что сокращает время на выбор и адаптацию к месту установки. Кроме того, атрофия материалов, вызванная таким материалом, незначительная, и формирования пролежней почти не выходит.
Благодаря пористой структуре имплантатов “MEDPOR”, биологические ткани легковесно в течение 1 – 2-х недель прорастают в них, после чего сопротивляемость раневой поверхности инфекционным возбудителям становится довольно высокой. Однако из-за той же пористой структуры элиминация (удаление) патогенных микроорганизмов почти невозможна в случае попадания заключительных в рану в течение этого срока.
По этой причине очень значительным условием для приживления является помещение имплантата по возможности дальше от краев раневой поверхности и предотвращение его контактов с опоясывающей внешней средой. Эти причины не позволяют завершить реконструктивные хирургические вмешательства на втором этапе.
Несмотря на определенные успехи пластической и челюстно-лицевой хирургии, нет совершенных имплантатов, а среди специалистов в этих районах нет окончательного и единого мнения по вопросам лечения рассматриваемых в статье патологических состояний.