Дыхательная недостаточность (ДН) – патологическое состояние, обусловленное несоответствием возможностей аппарата внешнего дыхания метаболическим надобностям организма и характеризующееся нарушением нормального газового состава крови. Это не самостоятельная нозология, а синдром, осложняющий течение массы заболеваний. В большинстве случаев дыхательная недостаточность у детей является заостренной, поэтому в данной статье речь пойдет именно об этой патологии.
§ Содержание
Содержание:
Вина и механизмы развития
ДН у детей развивается при нарушении слаженной труды механизмов, обеспечивающих процесс внешнего дыхания и газообмена:
- центральной и периферической регуляции функции органов дыхания;
- нормальной проходимости респираторного большака;
- проницаемости альвеолярно-капиллярной мембраны;
- функционирования малого круга кровообращения.
Патология регуляции дыхания и обструкция воздухоносных линий приводит к снижению легочной вентиляции, задержке углекислого газа в материалах и повышению его содержания в крови (гиперкапния).
Внутрилегочное шунтирование крови при расстройствах кровообращения в небольшом круге, а также изменение проницаемости мембраны между альвеолами и капиллярами, сопровождается недостаточной оксигенацией материалов и снижением содержания кислорода в крови (гипоксемия).
Причины этого состояния могут быть различными. Для любого возраста они свои. Так, в период новорожденности чаще встречается синдром дыхательных расстройств, у детей 7-12 лет – бронхиальная астма. Ниже станем на наиболее распространенных заболеваниях, течение которых осложняет дыхательная недостаточность:
- заостренный респираторный дистресс-синдром;
- тяжелая пневмония;
- обструкция дыхательных путей (эпиглоттит, стенозирующий ларинготрахеит, дифтерия, бронхит, бронхиолит, инородное тело, паралич голосовых вязок);
- отек легких;
- ингаляции токсических газов;
- травма грудной клетки с контузией легких;
- массивный плевральный выпот;
- пневмоторакс;
- интерстициальные заболевания легких;
- муковисцидоз;
- прием лекарственных средств, воздействующих на дыхательный середина (барбитураты, опиаты);
- нарушение нейромышечной регуляции акта дыхания (столбняк, ботулизм, миастения);
- угнетение центральной нервозной системы любого генеза (кома, черепно-мозговая травма);
- демиелинизирующие заболевания;
- отклонения грудной клетки.
Кроме того, к возникновению дыхательных расстройств предрасполагают отдельный особенности детского организма:
- относительно узкие дыхательные пути;
- постройка грудной клетки;
- слабое развитие дыхательной мускулатуры;
- физиологическое тахипноэ и др.
Классифицирование
В клинической практике дыхательную недостаточность принято разделять на 3 вида с учетом патоморфологических механизмов:
- гипоксемическая (характеризуется сравнительно нормальной вентиляцией, но недостаточной оксигенацией тканей и снижением парциального давления кислорода в крови немного 60 мм рт. ст.; развивается при нарушении вентиляционно-перфузионных отношений, внутрилегочном шунтировании);
- гиперкапническая (встречается при патологии респираторного большака, дыхательной мускулатуры и грудной клетки; главным механизмом ее развития является нарушение вентиляции и увеличение парциального давления углекислого газа в крови рослее 50 мм рт. ст.);
- смешанная.
Основные симптомы
Клинические проявления ДН разнообразны и зависят от этиологии и воздействия нарушений газообмена на функции и состояние жизненно важных органов. При этом специфической симптоматики не есть. Наиболее часто у таких детей выявляются:
- нарушение общего состояния в облике слабости, потливости;
- дыхательные расстройства (изменение частоты и глубины дыхания, апноэ, раздувание крыльев носа, участие в акте дыхания вспомогательной мускулатуры, цианоз, «свистящее дыхание», ослабление или отсутствие дыхательных гулов);
- нарушение функционирования сердечно-сосудистой системы (тахи- или брадикардия, повышение или понижение артериального давления, аритмия, парадоксальный пульс);
- патология центральной нервозной системы (респираторная энцефалопатия, кома, судороги).
В клинической картине дыхательной недостаточности по мере ее прогрессирования можно выделить 3 стадии:
- компенсации;
- субкомпенсации;
- декомпенсации.
На первой из них нарушения газообмена компенсируются усиленной трудом дыхательных мышц и всего аппарата внешнего дыхания. В этот этап наблюдается:
- одышка;
- изменение соотношения между вдохом и выдохом;
- западение послушных мест грудной клетки на вдохе (межреберных промежутков, нижней доли грудины, надключичных ямок).
На второй стадии организм уже полностью не справляется с нарастающей гиперкапнией и гипоксемией. У нездоровых появляются признаки централизации кровообращения и сердечно-сосудистые расстройства:
Стадия декомпенсации обусловлена тканевой гипоксией и метаболическим ацидозом. Для нее характерно:
- снижение артериального давления и частоты душевных сокращений;
- аритмии;
- нарушение сознания (кома);
- судороги;
- остановка дыхания.
Нередко при острой ДН в организме ребенка не успевают срабатывать механизмы компенсации, потому клиническая картина заболевания зависит от концентрации в крови и тканях кислорода и углекислого газа.
Клинические приметы дыхательной недостаточности различаются в зависимости от возраста. У дошкольников и школьников легковесно диагностировать признаки усталости, слабости, нарушение интеллектуальной функции. У грудных детей пуще всего наблюдается снижение активности, раздражительность и судороги.
Обструкция дыхательных линий у детей
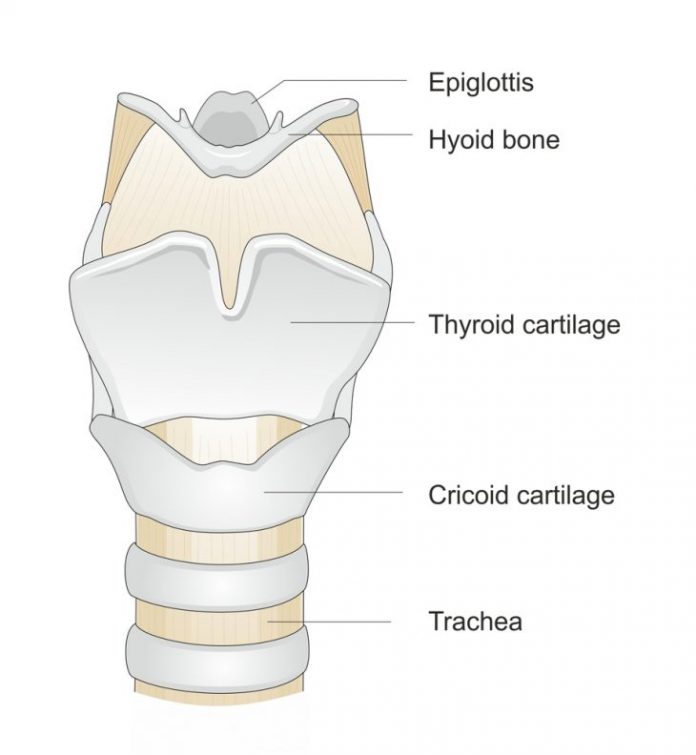
Одной из самых частых вин острой ДН у детей считается обструкция дыхательных путей, препятствующая нормальному газообмену. В основе этого состояния могут возлежать различные заболевания и повреждения.
При остром эпиглоттите в начале заболевания доминируют симптомы заостренной респираторной инфекции (лихорадка, интоксикация, нарушение фонации, боль в глотке). Однако в течение нескольких часов они прогрессируют до полной непроходимости гортани. При этом дитя находится в вынужденном положении (сидя с максимально разогнутым шейным отделом позвоночника) со стридорозным дыханием и обильным слюнотечением. Его состояние расценивается как тяжкое, требующее оказания экстренной медицинской помощи.
Стенозирующий ларинготрахеит возникает у детей дошкольного года в первые 24-48 часов респираторной инфекции (гриппа, парагриппа, аденовирусной инфекции). Прямой причиной дыхательных расстройств является отек гортани ниже степени голосовой щели, что приводит к уменьшению диаметра дыхательных путей и возрастанию сопротивления току атмосферы. При прогрессировании патологического процесса возможно нарушение газообмена с развитием гипоксемии, накоплением углекислого газа в организме и даже асфиксия.
Первыми симптомами заболевания является осиплость голоса и приступообразный кашель (так именуемый лающий). По мере нарастания отека затрудняется вдох, дыхание становится шумным, в нем деятельно участвует вспомогательная мускулатура. Выраженность клинических проявлений зависит от степени стеноза:
- при 1 степени у ребенка наблюдается инспираторная одышка, всеобщей беспокойство;
- 2 степень проявляется стридорозным дыханием (которое слышно на дистанции), возбуждением, непостоянным цианозом, втяжением податливых мест грудной клетки на вдохе;
- при 3 степени удушье становится немало выраженным, дыхание становится аритмичным, сознание – спутанным; появляется непрерывный акроцианоз, нарушения сердечного ритма;
- 4 степень характеризуется поверхностным дыханием, пролитым цианозом, брадикардией, комой и асфиксией.
Эффективность лечебных мероприятий при стенозирующем ларинготрахеите зависит от своевременности их проведения. При стенозе 1-2 степени довольно назначения кортикостероидов, антибиотиков, оксигенотерапии. При нарастающей дыхательной недостаточности дозы гормонов увеличиваются, может возникать надобность в интубации трахеи и ИВЛ.
В ряде случаев нормальному току воздуха в респираторном большаке препятствует синдром острой бронхиальной обструкции, который наблюдается при вытекающих патологических состояниях:
- обструктивный бронхит и бронхиолит;
- пневмонии;
- бронхиальная астма;
- отравления соединениями фосфора и др.
Основными механизмами бронхиальной обструкции при этих заболеваниях являются:
- спазм гладкомышечных волокон бронхов;
- дискинезия бронхов;
- сформулированный отек их стенки;
- усиленная секреция слизистого секрета бронхиальными железами;
- его накопление в просвете бронхов и засыхание в корки.
Обструктивный бронхит пуще выявляется у детей младшего возраста, бронхиолит – преимущественно у детей первого года существования. Заболевание имеет острое начало с лихорадки, одышки и беспокойства. Над поверхностью легких выслушиваются сухие свистящие хрипы на поле ослабленного дыхания.
Острый приступ бронхиальной астмы также приводит к развитию дыхательной недостаточности. Клинически он проявляется затрудненным или свистящим дыханием, затруднением выдоха, спастическим кашлем. Тяжесть припадка может быть различной. При тяжелом его течении больные возбуждены, напуганы, занимают вырванное положение. Свистящее дыхание слышно на расстоянии. Наблюдается резко сформулированная экспираторная одышка. С целью купирования этого приступа назначаются бронхолитические оружия и кортикостероиды для ингаляционного применения. В тяжелых случаях приходится прибегать к системному вступлению стероидных гормонов и интенсивной терапии.
Диагностика
Заподозрить наличие ДН у ребенка доктор может на основании клинических данных и результатов объективного обследования. Если у него показались подозрительные симптомы, то для подтверждения диагноза необходимо провести анализ газового состава крови. При этом значительно определить:
- парциальное давление кислорода и углекислого газа;
- сатурацию гемоглобина кислородом (насыщение);
- рН крови;
- добавочно – карбокси- и метгемоглобин.
Следует отметить, что в связи с различными проявлениями дыхательной недостаточности на этапе диагностики могут возникать трудности в верной оценке тяжести состояния пациента. В настоящее время для этого используются особые шкалы:
- Сильвермана (используется в диагностике респираторного дистресс-синдрома);
- Флетчера (применяется при бронхиолите);
- Даунса (необходима для оценки тяжести припадка бронхиальной астмы) и др.
Принципы лечения
Основными направлениями лечения ДН у детей почитаются:
- устранение ее причины;
- нормализация проходимости воздухоносных путей и газообмена;
- коррекция выявленных расстройств.
Так, для устранения механической обструкции респираторного большака необходимо извлечь инородное тело, при пневмонии и других инфекционных процессах эффективно направление антибиотиков, при плеврите и пневмотораксе необходимо дренирование плевральной полости.
Все лечебные мероприятия, коротаемые при дыхательной недостаточности, можно условно разделить на общие и специфические. Суть первых заключается в обеспечении верного ухода за ребенком:
- поддержание нормальной температуры тела;
- придание нездоровому наиболее выгодного положения (полусидя, лежа на животе);
- достаточное стол и поддержание водного баланса;
- профилактика инфекций.
К мероприятиям специфического нрава можно отнести:
- обеспечение проходимости дыхательных путей (аспирация содержимого ротоглотки и установка воздуховода, применение бронхолитиков, интубация трахеи, трахеостомия);
- оксигенотерапия (осуществляется сквозь носовые канюли или простые маски с целью нормальной оксигенации материалов);
- введение лекарственных веществ в организм ингаляционным путем;
- респираторная поддержка (ИВЛ).
Прогноз
Прогноз при дыхательной недостаточности у детей определяется ее вином, тяжестью течения и сроками оказания медицинской помощи. При своевременном выявлении этой патологии и адекватном лечении состояние больных быстро улучшается. При тяжкой дыхательной недостаточности и невозможности устранить влияние этиологического фактора прогноз довольно серьезный.
К какому врачу обратиться
При появлении у ребенка первых примет острой дыхательной недостаточности (одышки в покое, затруднений при дыхании) необходимо потребовать скорую помощь. В дальнейшем требуется госпитализация в инфекционный или пульмонологический стационар.